MÓDULO 1
Tema 2. Factores de riesgo de trastornos psiquiátricos en niños y adolescentes
A. Figueroa Quintana, A. Díez Suárez
Resumen
Los principales objetivos de este capítulo son: 1. Resumir algunos conceptos importantes en relación con los factores de riesgo y los factores de protección.
2. Abordar la implicación práctica de los factores de riesgo y de protección; es decir, cómo pueden ayudar en la práctica clínica diaria. 3. Revisar los factores de riesgo más frecuentes de las patologías psiquiátricas en general y de cuatro trastornos psiquiátricos en concreto: trastornos de ansiedad, trastornos depresivos, trastorno por déficit de atención e hiperactividad (TDAH) y trastornos del espectro autista (TEA).
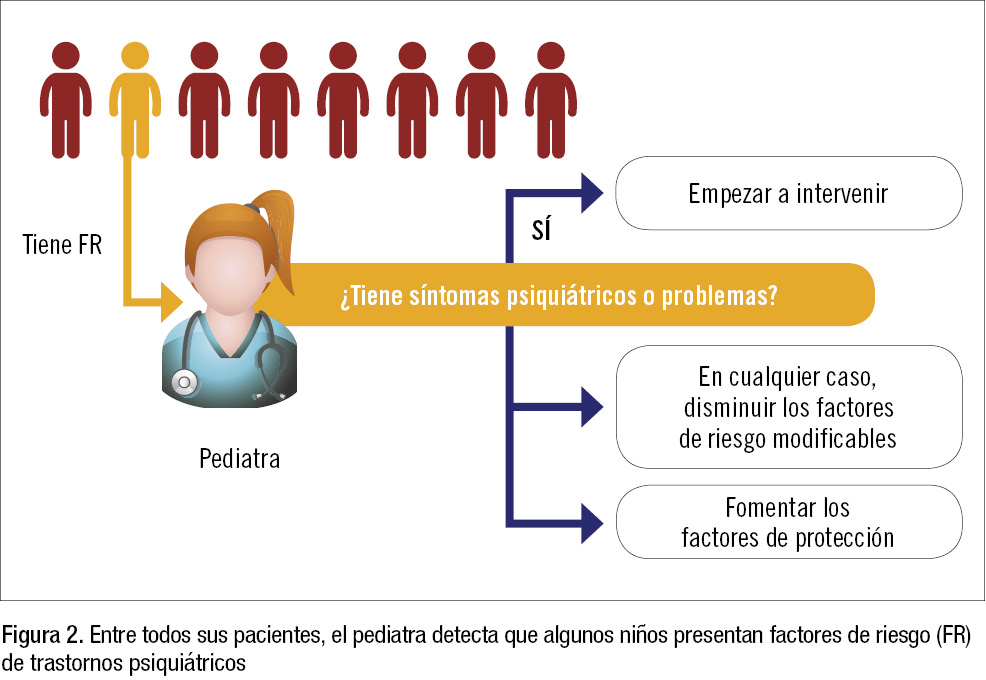
Es necesario que el pediatra conozca y sepa manejar esos factores de riesgo, ya que eso le permitirá: Identificar a aquellos niños en riesgo de desarrollar un trastorno psiquiátrico. En los niños con riesgo, buscar si ya presentan síntomas de ese trastorno. Si tienen síntomas, facilitar el diagnóstico temprano y la intervención precoz (prevención secundaria) y reducir las posibles complicaciones (prevención terciaria).
Si no tienen síntomas, informar a la familia sobre cómo pueden disminuir el riesgo de que desarrolle el trastorno (prevención primaria). Algunos factores de riesgo participan, directa o indirectamente, en la etiopatogenia de un trastorno psiquiátrico. Otros, aunque no causan el trastorno, son útiles porque permiten identificar a las personas con mayor riesgo de presentarlo. Por otra parte, incluso en presencia de varios factores de riesgo, los factores de protección ayudan al niño a adaptarse a circunstancias adversas, disminuyendo la probabilidad de que sufra un trastorno psiquiátrico. Los principales factores de riesgo de los cuatro trastornos psiquiátricos abordados en este capítulo son los siguientes:
• Trastornos de ansiedad: mujer, inhibición conductual, hiperexcitabilidad fisiológica, historia familiar de ansiedad o depresión, historia de complicaciones perinatales y acontecimientos vitales estresantes.
• Trastornos depresivos: mujer, historia familiar de depresión, existencia de síntomas de ansiedad, presencia de síntomas depresivos subclínicos y acontecimientos vitales estresantes.
• TDAH: varón, historia de tóxicos durante el embarazo, historia familiar de TDAH y nivel socioeconómico bajo.
• TEA: varón, complicaciones durante el embarazo y el parto, historia familiar de TEA, edad avanzada de los padres en el momento de la concepción (especialmente del padre) y factores inmunológicos.
Introducción: conceptos relacionados con los factores de riesgo
Factores de riesgo son aquellas características, variables o circunstancias que, cuando están presentes en una persona, hacen más probable que sufra un trastorno en comparación con otra persona que no los presenta. El factor de riesgo debe ser siempre anterior al trastorno. Por ejemplo, una madre con depresión es un factor de riesgo de depresión, por lo que los niños cuya madre sufra depresión presentan una mayor probabilidad de depresión que los demás niños.
El concepto de factor de riesgo ha ido cambiando con el tiempo. De un concepto rígido del factor de riesgo entendido como una situación concreta y objetivamente significativa (por ejemplo, abuso sexual), se ha pasado a considerarlo un fenómeno más amplio, de circunstancias que con el tiempo pueden cambiar o desaparecer, o que pueden suponer un riesgo en una etapa del desarrollo pero no en otras.
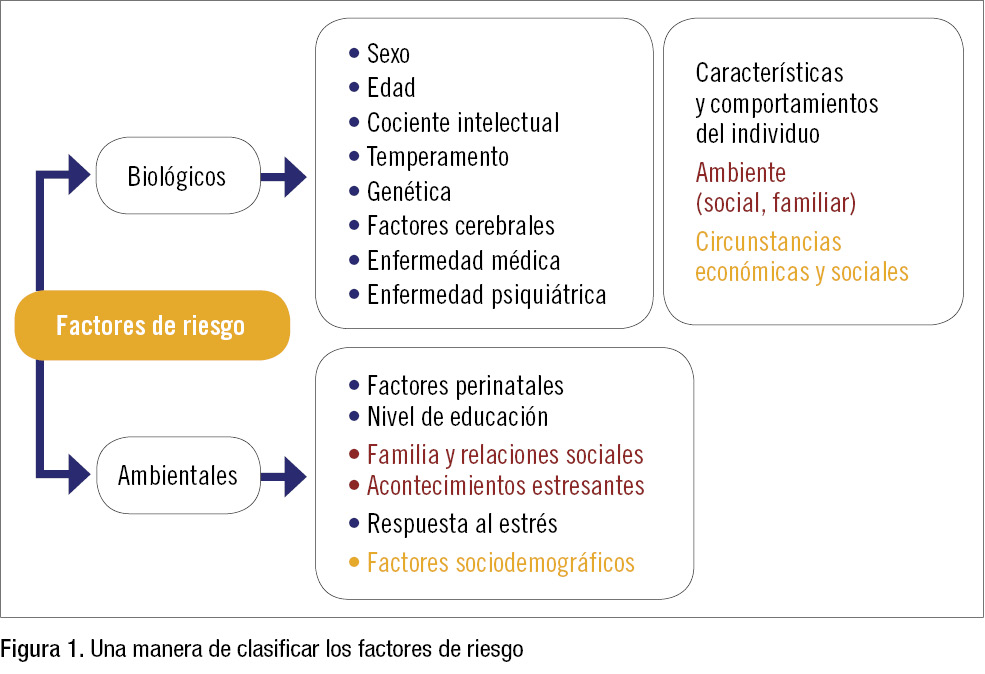
Los factores de riesgo pueden ser biológicos o ambientales (psicosociales) (figura 1), crónicos o agudos, modificables o no modificables, y pueden estar relacionados con el individuo, su ambiente o su comunidad.
Clasificar los factores de riesgo en uno de estos grupos no siempre es fácil, por los siguientes motivos:
- Un factor de riesgo puede tener un componente biológico y ambiental, como sucede, por ejemplo, en la obesidad.
- Un factor de riesgo puede influir significativamente en otros; por ejemplo, los factores genéticos influyen mucho en el temperamento, y el temperamento en la respuesta de un niño al estrés.
- Un factor de riesgo puede desencadenar otros factores de riesgo. Por ejemplo, el divorcio de los padres puede conllevar:
- Un conflicto grave entre los padres, o entre los padres y el niño.
- Empeoramiento del estatus socioeconómico.
- Traslado de la residencia familiar.
- Psicopatología de uno de los padres.
- Una circunstancia puede suponer un factor de riesgo en varios niveles. Por ejemplo, un padre que sufre depresión puede:
- Transmitirle a su hijo genes que predisponen a la depresión.
- Modelar un comportamiento de emocionalidad negativa (por ejemplo, si tiende al pesimismo, si muestra inacción ante el conflicto, si trata mal al hijo, con insultos y bofetones…).
- Castigar un mal comportamiento de forma desproporcionada (por ejemplo, gritarle repetidamente o recurrir a la violencia física).
- No cuidarlo bien (por ejemplo, no llevarlo al colegio, permitirle hacer un uso excesivo de aparatos electrónicos…).
- No fomentar su autoestima y sus habilidades sociales.
- Impedir que se relacione con otros familiares y con amigos.
El primero sería un factor de riesgo biológico (genético), mientras que las demás circunstancias serían factores de riesgo ambientales en el ámbito familiar y social.
Por todo ello, resulta difícil clasificar algunos factores de riesgo y determinar cuánto influye cada uno. En este capítulo simplificaremos algunas ideas que sabemos que son complejas para poder abordar otros conceptos importantes. Por ejemplo, incluimos la respuesta al estrés entre los factores de riesgo ambientales, aun sabiendo que la manera como un niño responde al estrés depende de varios factores, también biológicos (temperamento, genética, sexo, edad, cociente intelectual, etc.).
Muchos factores de riesgo participan en la etiopatogenia del trastorno porque influyen en la neurobiología del niño, bien directamente (desencadenando una cascada de reacciones biológicas) o indirectamente (por ejemplo, la relación padres-hijo influye en el desarrollo del circuito córtico-límbico, que regula el afecto, y puede favorecer que tenga un trastorno del humor).
Sin embargo, otros factores de riesgo no participan en la etiopatogenia del trastorno, pero sí «marcan» que una persona presente un mayor riesgo de desarrollar un trastorno. Por ejemplo, ser varón es un factor de riesgo para el trastorno del espectro autista, aunque no es una causa de éste. Algunos expertos llaman «marcadores» a este tipo de factores de riesgo.
Se han estudiado muchos factores de riesgo de trastornos psiquiátricos.
Implicación práctica: Es importante que el pediatra conozca estos factores de riesgo para poder:
-
- Identificar a aquellos niños en riesgo de desarrollar un trastorno psiquiátrico (figura 2).
- En los niños con factores de riesgo, detectar si ya existe psicopatología.
- Si no tienen síntomas, informar a la familia sobre cómo pueden disminuir el riesgo de que desarrolle el trastorno (prevención primaria).
- Si tienen síntomas, facilitar el diagnóstico y la intervención precoz (prevención secundaria) y reducir las posibles complicaciones (prevención terciaria), derivando a los especialistas que necesiten.
Generalmente, cuantos más factores de riesgo de trastorno psiquiátrico presente un niño, mayor será el riesgo de que lo desarrolle. Y a mayor número de factores de riesgo crónicos, mayor riesgo de que presente más síntomas.
Implicación práctica: Cuantos más factores de riesgo, sobre todo crónicos (por ejemplo, niño con trastorno por déficit de atención e hiperactividad [TDAH], con dificultades en las relaciones sociales, mal rendimiento académico y fallecimiento del padre), mayor será el riesgo de que el niño desarrolle el trastorno (por ejemplo, depresión) y de que tenga más síntomas (y, por tanto, problemas).
Los trastornos psiquiátricos suelen tener una etiología multifactorial, en la que intervienen factores de origen biopsicosocial. Es decir, no tienen una única causa (por ejemplo, muerte del padre), ni son fruto de un solo tipo de causas (por ejemplo, genéticas). Generalmente interactúan varios factores de diferentes tipos, provocando la aparición del trastorno. Ningún factor de riesgo es necesario ni suficiente para determinar que un niño tenga un trastorno psiquiátrico. Es más, ningún conjunto de factores de riesgo asegura que un niño vaya a sufrir un trastorno psiquiátrico.
Implicación práctica: Es importante que el médico tranquilice a la familia, porque los factores de riesgo no determinan que un niño vaya a presentar un trastorno; sólo aumentan el riesgo de que lo sufra.
Sin embargo, no es sólo una cuestión de número de factores de riesgo, ya que la influencia de un factor de riesgo puede depender o estar mediada por otro factor, y todos los factores de riesgo presentes en un niño interactúan entre sí. Puede ocurrir que el mismo factor de riesgo en un niño suponga más riesgo que en otro niño, o signifique un riesgo para una enfermedad diferente. Por ejemplo, un bajo nivel socioeconómico (factor de riesgo 1) predispone a sufrir psicopatología, pero implica más riesgo si, además, entre los padres y el niño existe una mala relación (factor de riesgo 2), y puede predisponer a la ansiedad, la depresión, un trastorno del comportamiento u otro trastorno psiquiátrico según los antecedentes familiares (genética, factor de riesgo 3).
Además de interactuar entre sí, los factores de riesgo también interactúan con los factores de protección, que son aquellas circunstancias que disminuyen la probabilidad de que aparezca una enfermedad (por ejemplo, ambiente familiar favorable) o de que la enfermedad sea grave o duradera (por ejemplo, tratamiento eficaz temprano). Al igual que los factores de riesgo, los factores de protección también pueden residir en el individuo (por ejemplo, cociente intelectual alto), la familia (por ejemplo, comunicación y afecto entre sus miembros) o la comunidad (por ejemplo, inclusión, apoyo, recursos sociosanitarios). Los factores de protección cada vez cobran más relevancia en la literatura científica. Son la razón fundamental por la que un niño con factores de riesgo se adapta a sus circunstancias adversas y aprende a manejarlas o superarlas, y finalmente no desarrolla un trastorno psiquiátrico. Se denomina «resiliencia» a la capacidad extraordinaria para recuperarse de adversidades y factores estresantes significativos, y seguir adelante con un funcionamiento intelectual, social y emocional óptimo. En ausencia de factores de riesgo, los factores de protección no necesariamente promueven un desarrollo normal; en cambio, marcan la diferencia en presencia de factores de riesgo.
De esta compleja interacción entre factores de riesgo y de protección, de diferentes tipos, emana el concepto de «vulnerabilidad», la predisposición de una persona a presentar un trastorno concreto dependiendo de cuántos factores tiene y cuáles son, de riesgo y de protección, y según también cómo se influyan entre ellos. El modelo diátesis-estrés permite explicar, por ejemplo, que un mismo factor estresante afecte de diferente manera a cada persona, según sus factores de riesgo y de protección.
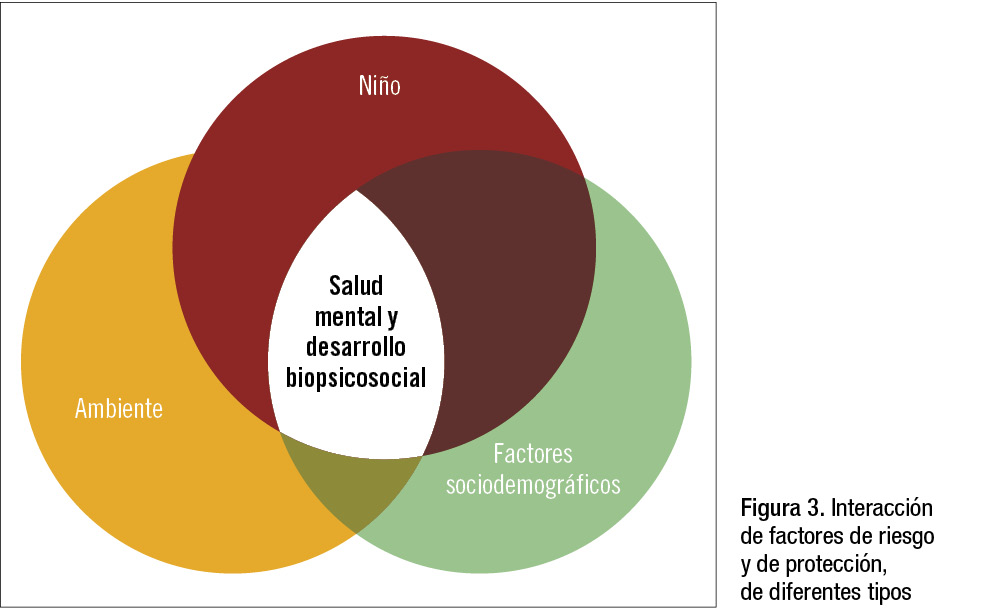
Todos estos factores interactúan entre sí de manera dinámica, elevando o reduciendo el riesgo de presentar un trastorno psiquiátrico (tabla 1 y figura 3).
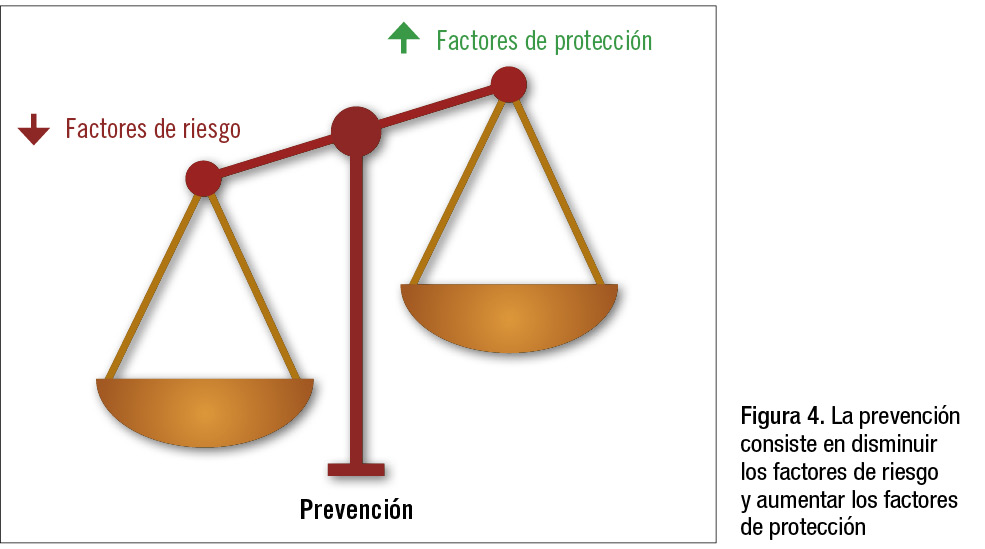
Implicación práctica: La prevención consiste en trabajar para disminuir los factores de riesgo y aumentar los factores de protección de un niño (figura 4). Para ello es fundamental detectar el mayor número posible de factores de riesgo y de protección, ya que son oportunidades para intervenir y constituyen la base de la prevención. Dado que con el tiempo pueden ir cambiando, la valoración debe hacerse en los diferentes estadios del desarrollo del niño.
Los factores de riesgo que no son causas del trastorno (sexo, edad, cociente intelectual) sirven para detectar el pool de pacientes con quienes «activar la alarma», y los factores de riesgo y de protección que sí participan en la etiopatogenia del trastorno son objetivos de intervención cuando son modificables.
Es importante intervenir sobre los factores de riesgo (por ejemplo, tratamiento precoz de un trastorno psiquiátrico que predispone a otros trastornos psiquiátricos). También es fundamental promover la salud emocional en ausencia de problemas, por ejemplo: relaciones familiares y sociales adecuadas, lo que se denomina «prevención primaria».
Factores de riesgo para los trastornos psiquiátricos
Clasificamos los principales factores de riesgo de trastornos psiquiátricos en:
- Biológicos: sexo, edad, cociente intelectual, temperamento, genética, factores cerebrales y enfermedades (médicas y psiquiátricas).
- Ambientales: perinatales, nivel de educación, acontecimientos estresantes, respuesta al estrés, relaciones familiares y sociales, y factores sociodemográficos.
Factores de riesgo biológicos
Los factores de riesgo biológicos que con mayor frecuencia se asocian a trastornos psiquiátricos son el sexo, la edad, el cociente intelectual, el temperamento, los factores genéticos, los factores cerebrales y las enfermedades (médicas y psiquiátricas).
Sexo
Algunas patologías son más frecuentes en un sexo que en otro. En los varones son más habituales los trastornos del comportamiento, los trastornos psicóticos, el trastorno por consumo de sustancias y los trastornos del espectro autista (TEA). En las mujeres son más comunes los trastornos de la conducta alimentaria.
Edad
Algunos trastornos son más frecuentes a una determinada edad; por ejemplo, la ansiedad es el trastorno psiquiátrico más frecuente en la edad preescolar, el TDAH en la edad escolar, el trastorno por consumo de tóxicos en la adolescencia y la esquizofrenia en la edad adulta.
En ocasiones, el sexo supone más o menos riesgo para una patología dependiendo de la edad (interacción sexo-edad). Por ejemplo, los trastornos depresivos y de ansiedad son igual de frecuentes en niños que en niñas durante la infancia, pero afectan 2-3 veces más a las niñas a partir de la adolescencia (probablemente por diferencias en hormonas, exposición y respuesta al estrés, patrón de socialización, etc.).
Cociente intelectual
Muchos estudios sugieren que un cociente intelectual bajo (<80) se asocia a un mayor riesgo de la mayoría de los trastornos psiquiátricos (factor de riesgo no específico), y especialmente de esquizofrenia, TEA, depresión, trastorno de ansiedad, trastornos de personalidad, trastornos adaptativos y trastorno por consumo de sustancias.
Por otro lado, aunque no hay tantos estudios, algunos investigadores sugieren que un cociente intelectual muy alto (≥130), sobre todo en el área verbal, se relaciona con una mayor prevalencia de ciertas patologías psiquiátricas, como depresión, trastorno bipolar, trastorno de ansiedad, TDAH y TEA.
Temperamento
El temperamento es la «forma de ser» con la que un niño nace, sin influencias del ambiente. El temperamento es en gran parte genético (biológico); es objetivable desde los primeros meses de vida y moderadamente estable a lo largo de la vida. Sin embargo, puede ir modificándose con las experiencias vitales de la persona (relación con los amigos, sufrir una enfermedad, estilo educativo de los padres…). Así se va conformando la personalidad, que normalmente se consolida de manera definitiva en la edad adulta.
Los tipos de temperamento más frecuentemente asociados a trastornos psiquiátricos son la inhibición conductual, la emocionalidad negativa y el temperamento difícil.
Un tipo de temperamento puede aumentar o disminuir mucho el riesgo de presentar un trastorno psiquiátrico, porque influye en las situaciones en las que «se mete» el niño, en cómo las valora y en cómo sale de ellas, lo que a su vez eleva o reduce el riesgo de sufrir un trastorno psiquiátrico. Sin embargo, ningún temperamento determina la aparición de un trastorno psiquiátrico en un niño, porque aunque éste presente una determinada tendencia biológica, al final su comportamiento puede cambiar, por ejemplo, si le enseñan a actuar de otra manera o a raíz de lecciones aprendidas en experiencias previas, sobre todo en el área social.
Inhibición conductual
Los niños con inhibición conductual se muestran retraídos e hipervigilantes en situaciones nuevas, que rechazan por considerarlas potencialmente peligrosas, y que sólo afrontan cuando se les obliga o se les «empuja» mucho a hacerlo; por ejemplo, un niño que siempre se esconde detrás de las piernas de la madre cuando saluda a un conocido por la calle. Estos niños tienen más probabilidad de sufrir sobre todo trastornos de ansiedad (fundamentalmente fobia social), pero también trastornos depresivos, y rechazo social.
Emocionalidad negativa
Los niños con emocionalidad negativa tienden a percibir, resaltar y sobrerreaccionar ante los posibles aspectos negativos o peligrosos de una situación, y lo hacen de manera biológica, «innata» y «automática». Por ejemplo, cuando le regalan un juguete, el niño advierte rápidamente que tiene un borde un poco roto (cuando los demás ni lo notan), le da muchísima importancia (en lugar de valorar que es el regalo que llevaba meses pidiendo y que funciona perfectamente) y se pone muy triste o se enfada por ese defecto (en vez de ignorarlo u olvidarlo). Estos niños a menudo tienen ideas negativas sobre sí mismos, sobre su futuro y sobre el mundo que los rodea; piensan, por ejemplo, «siempre me toca a mí lo malo», «todo me sale mal» o «seré un vagabundo y la gente me despreciará». La emocionalidad negativa aumenta el riesgo de muchos trastornos psiquiátricos, pero principalmente de depresivos y de ansiedad.
Temperamento difícil
Los niños con temperamento difícil se caracterizan por una baja tolerancia a la frustración, y con frecuencia se muestran inflexibles e irritables. Por ejemplo, niños que desde que tienen pocos meses tienden a llorar desconsoladamente y a coger rabietas «por todo». Tienen un mayor riesgo de presentar síntomas depresivos desde la infancia, TDAH y trastorno negativista desafiante.
Otros
También aumentan el riesgo de presentar TDAH los temperamentos caracterizados por extroversión, impulsividad y elevado nivel de actividad. El temperamento apático/falto de energía eleva el riesgo de sufrir depresión.
Factores genéticos
Los factores de riesgo genéticos influyen mucho en la probabilidad de presentar un trastorno. Pueden aumentar o disminuir ese riesgo de dos maneras:
- Directa (por ejemplo, si un padre tiene depresión, probablemente el niño haya heredado varios genes que elevan el riesgo de sufrir depresión).
- Indirecta: influyendo sobre los demás factores de riesgo y de protección del niño, como neurobiología, temperamento, cómo responde a una situación estresante o cómo se relaciona.
La heredabilidad es el porcentaje medio poblacional de la causa genética de un trastorno (el porcentaje medio restante se atribuye a factores ambientales). Por ejemplo, en el TDAH la heredabilidad es de aproximadamente el 70%. Esto no quiere decir que en todos los niños el TDAH se deba en un 70% a factores genéticos y en un 30% a factores ambientales. Ésta es la proporción media de estos dos tipos de causas en la población con TDAH. Sin embargo, en un niño concreto el TDAH puede deberse en un 10% a una causa genética y en otro, en cambio, alcanzar el 80%.
El estudio de los factores de riesgo genéticos asociados a los trastornos psiquiátricos es complejo, por diversos motivos:
-
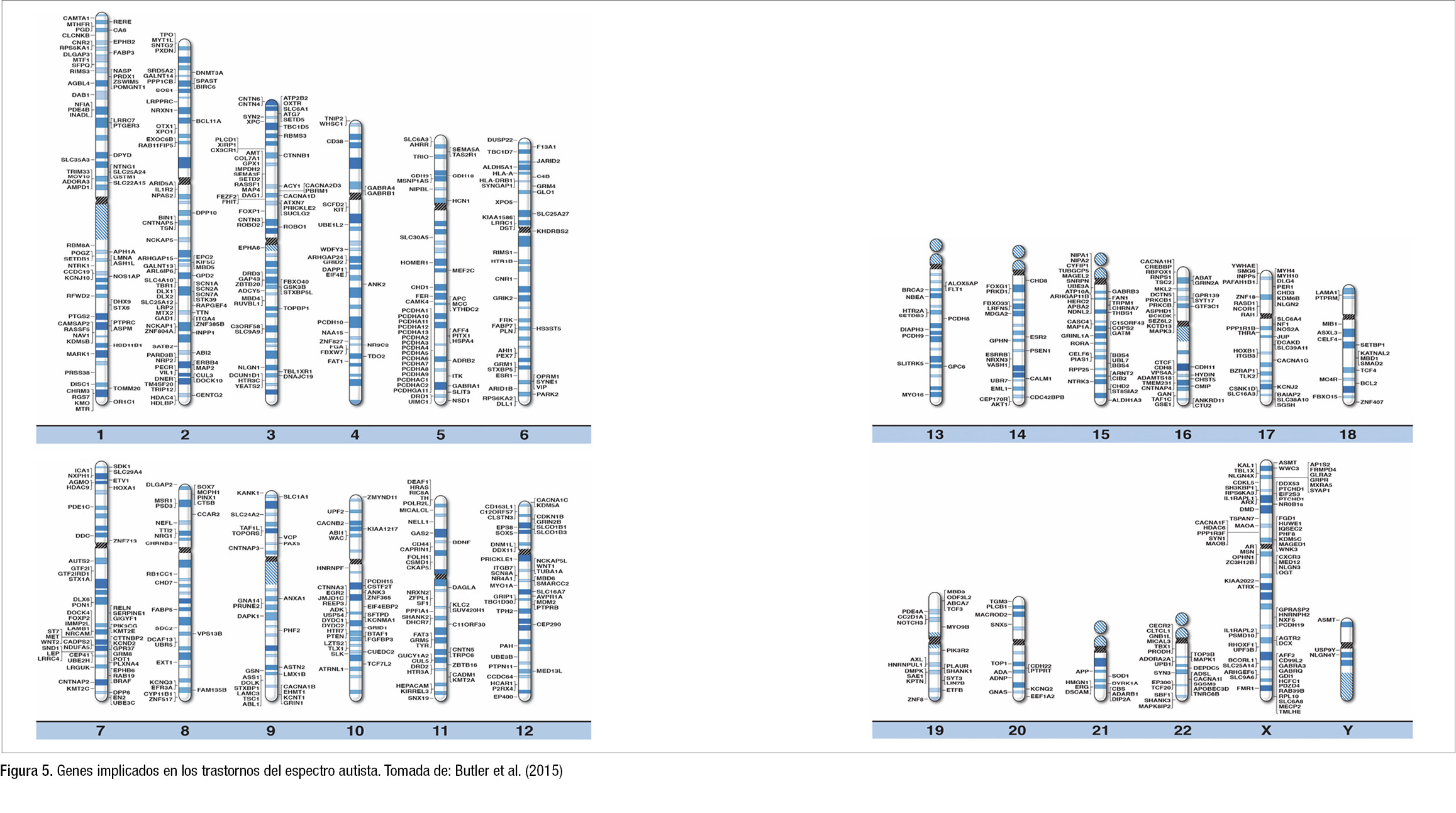
- Un trastorno psiquiátrico se relaciona con muchos genes (herencia multigénica, figura 5).
- Por separado, cada uno de esos genes tiene un efecto muy pequeño.
- No siempre están presentes todos los genes implicados en un trastorno concreto, ni lo están en un número determinado.
- El efecto de un gen puede estar mediado o verse influido por el efecto de otro gen (interacción gen-gen). Por ejemplo, el polimorfismo Met/Val del gen del brain-derived neurotrophic factor (BDNF) interactúa con el del 5-HTTLPR, elevando el riesgo de depresión.
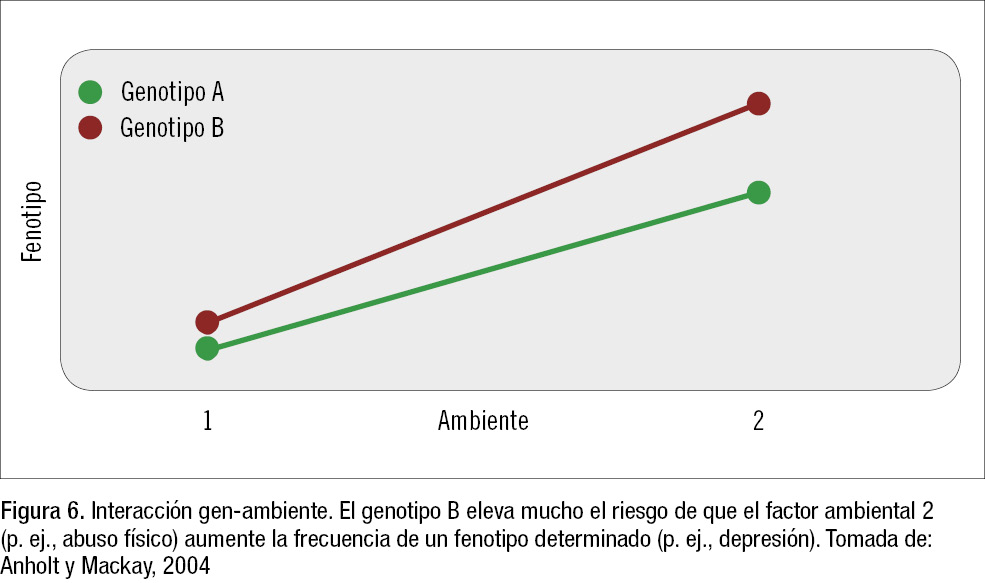
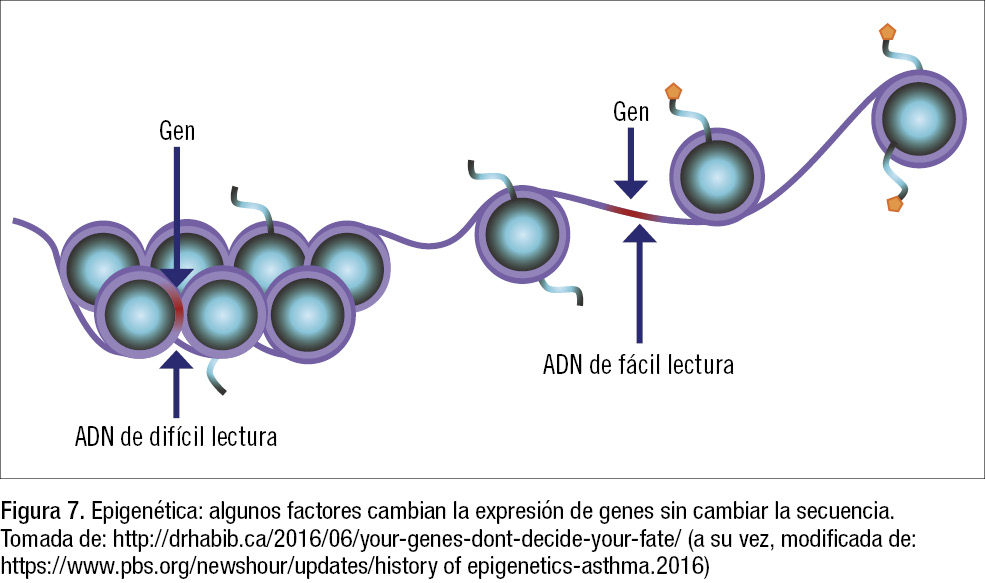
- El efecto de un gen puede estar mediado o verse influido por el efecto de un factor ambiental (interacción gen-ambiente o epigenética). Un gen se expresa de diferente manera, sin cambiar la secuencia de su ADN, por los cambios bioquímicos en las histonas del ADN provocados por factores ambientales, que hacen que una parte del ADN se exprese o no se exprese. Por ejemplo: el abuso en la infancia es un factor de riesgo para sufrir una depresión en ese momento o en el futuro (figura 6), y el riesgo aumenta aún más si el niño tiene un determinado alelo de la proteína del transportador de serotonina SLC6A4. Otro ejemplo: la obesidad en la madre durante el embarazo influye en cómo se expresan en el niño muchos genes importantes en el neurodesarrollo, como la apolipoproteína D. Si un cambio ambiental hace que las histonas (círculos azules en la figura 7) se junten mucho, algunas partes del ADN quedan escondidas y no son accesibles para transcripción, por lo que no se expresan los genes de esa zona. También puede pasar lo contrario: que los cambios en las histonas hagan que éstas se separen y dejen expuestos y accesibles para transcripción genes previamente «dormidos». Uno de los cambios epigenéticos más frecuentes es la metilación; por ejemplo, los tóxicos del humo del tabaco pueden metilar el ADN del feto in utero.
Todo esto hace que las combinaciones posibles sean muy numerosas, lo que complica el estudio genético de los trastornos.
Para investigar los factores de riesgo genéticos se usan varios tipos de estudios:
- Estudios que valoran y comparan la presencia de un síntoma o un trastorno en diferentes poblaciones:
- Estudios familiares: población general y familiares de una persona con el síntoma o el trastorno. Sugiere un componente genético si el trastorno es más frecuente entre los familiares que en la población general.
- Estudios de adopción: hermanos biológicos separados por adopción (comparten genes, pero no ambiente) y hermanos no biológicos que conviven (comparten ambiente, pero no genes). Sugiere un componente genético si el síntoma o trastorno es más frecuente entre los hermanos biológicos.
- Estudios de gemelos: gemelos monocigóticos (MZ; genotipo 100% idéntico) y dicigóticos (DZ; comparten aproximadamente el 50% de los genes). Cuanta mayor concordancia entre gemelos monocigóticos, mayor porcentaje genético del trastorno; cuanto más próxima al 100%, más componente genético y hereditario. Permite calcular la heredabilidad de un trastorno mediante la fórmula:
H2 = (% concordancia MZ – % concordancia DZ) / (100 – concordancia DZ)
- Estudios que valoran genes concretos. Se pueden buscar genes concretos mediante marcadores genéticos, polimorfismos puntuales (single nucleotide polymorphisms o SNP), o bien buscar una asociación genómica amplia (genome-wide association study o GWAS), así como realizar un screening del genoma completo para establecer posibles sitios de asociación.
Factores cerebrales
Puede elevar el riesgo de trastornos psiquiátricos la existencia de problemas en:
- El tamaño, funcionamiento o conectividad de algunas regiones y circuitos cerebrales; por ejemplo, el circuito córtico-límbico-estriado-pálido-talámico está implicado en la regulación del humor.
- La concentración o el funcionamiento de los neurotransmisores. Los más implicados en los trastornos psiquiátricos son la serotonina, la noradrenalina y la dopamina.
- Las neuroquininas y algunos segundos mensajeros, como la proteína G, el CAMP o el CGMP.
- Factores de transcripción genética.
- BDNF. Es necesario para el desarrollo del cerebro, y es activado por la serotonina.
- Catecol-orto-metiltransferasa (COMT). Degrada la dihidroxifenilalanina (DOPA). La variante Met/Met reduce la actividad de la COMT, lo que aumenta la concentración de DOPA, provocando más ansiedad.
- FKBP5. Algunos alelos se asocian a depresión, trastorno bipolar y trastorno por estrés postraumático, así como a una respuesta más rápida a los antidepresivos. Aumenta el riesgo de trastorno psiquiátrico en presencia de un acontecimiento estresante temprano.
Las alteraciones en estos factores cerebrales generalmente son consecuencia de uno o varios factores de riesgo biológicos o ambientales.
Enfermedad médica o psiquiátrica
Un niño con una enfermedad «física», sobre todo si es grave o crónica, o muy dolorosa (cáncer, asma, diabetes…) tiene más riesgo de presentar trastornos psiquiátricos, sobre todo depresión y ansiedad.
Algunas reacciones inmunológicas y algunas infecciones incrementan el riesgo de sufrir patologías psiquiátricas, como trastornos depresivos, trastornos de ansiedad y TEA. También aumentan el riesgo de sufrir una enfermedad psiquiátrica algunas alteraciones neuroendocrinológicas, como las alteraciones en la concentración o el funcionamiento de determinadas hormonas (andrógenos, hormona del crecimiento, melatonina, hormonas tiroideas o prolactina) o del eje hipotalámico-hipofisario-cortisol.
Los traumatismos craneoencefálicos también aumentan el riesgo de trastornos psiquiátricos.
Por otro lado, un niño con una enfermedad psiquiátrica tiene un mayor riesgo de presentar otros trastornos psiquiátricos; de hecho, la comorbilidad psiquiátrica es la norma. El riesgo se eleva si el trastorno psiquiátrico no se trata. Por ejemplo, un niño con TDAH presenta más riesgo de sufrir depresión, ansiedad o un trastorno negativista desafiante, y un niño con TEA tiene más riesgo de TDAH y ansiedad.
Implicación práctica: Tratar y estabilizar las enfermedades médicas y psiquiátricas del niño disminuye el riesgo de psicopatología.
Factores de riesgo ambientales
A continuación se describen los factores ambientales que aumentan el riesgo de trastornos psiquiátricos en niños y adolescentes.
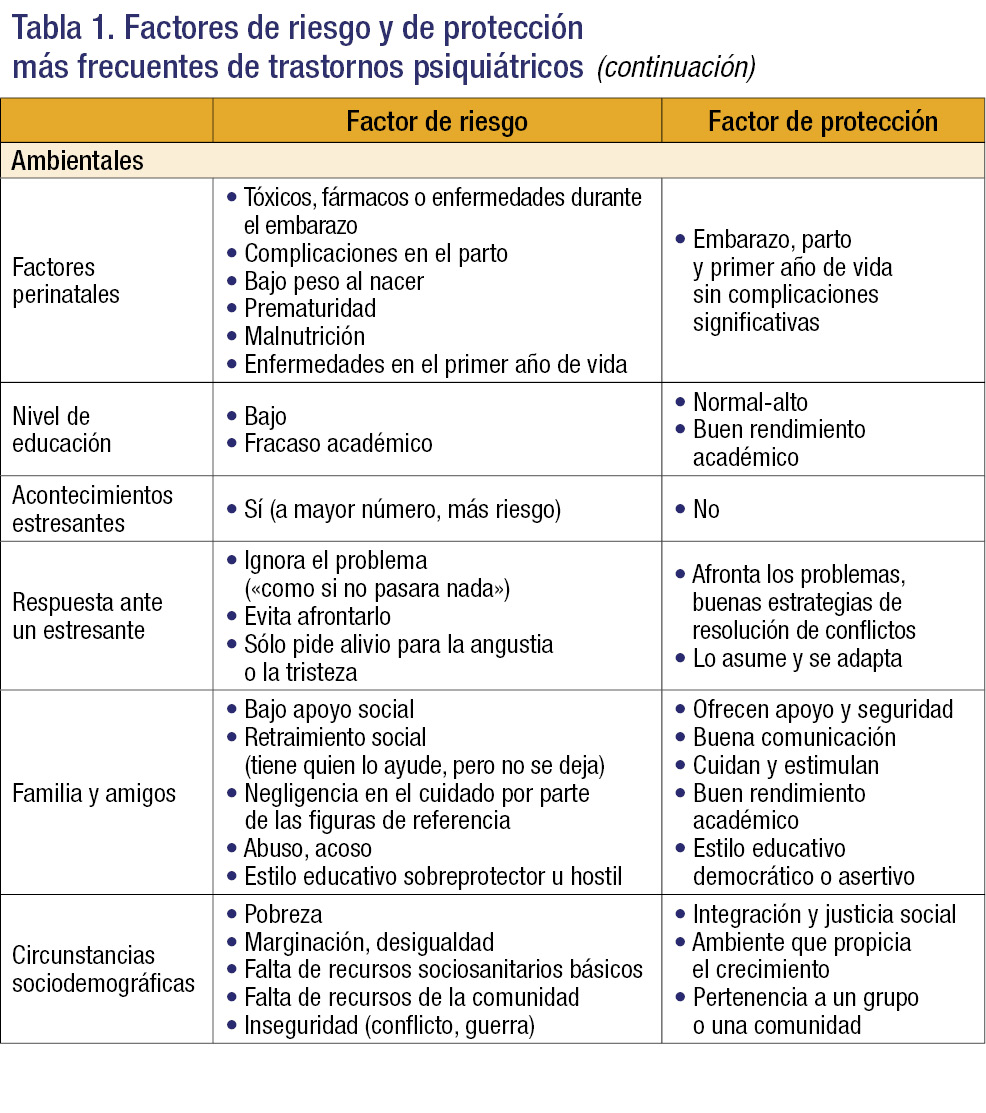
Factores perinatales
Los factores perinatales engloban dificultades ocurridas desde la gestación hasta el primer año de vida.
Los problemas perinatales que aumentan el riesgo de trastornos psiquiátricos son:
- Embarazos previos: aborto, parto de un feto muerto.
- Embarazo actual: enfermedades médicas o psiquiátricas, exposición a estrés marcado o mantenido, consumo de fármacos o tóxicos (alcohol, tabaco, cocaína, opioides, plomo, etc.); por ejemplo, el consumo de alcohol, tabaco y cannabis durante el embarazo aumenta el riesgo de inatención, problemas en el lenguaje y bajo rendimiento académico.
- Parto: prematuridad, bajo peso al nacimiento, complicaciones con secuelas físicas (anoxia, traumatismo físico, incompatibilidad Rh…).
- Primer año de vida: cualquier enfermedad grave, estrés grave, dificultades importantes con la alimentación, etc.
En general, las complicaciones perinatales son factores de riesgo inespecíficos, porque aumentan el riesgo de la gran mayoría de los trastornos: depresión, ansiedad, TDAH, TEA, problemas de comportamiento y de aprendizaje, psicosis, etc.
Nivel de educación
Un nivel de educación bajo y el fracaso académico suelen relacionarse con un mayor riesgo de sufrir trastornos psiquiátricos en general (factores de riesgo inespecífico).
Acontecimientos vitales estresantes
Sufrir un trauma en la infancia predispone a numerosas patologías psiquiátricas, especialmente a depresión, ansiedad, trastornos de comportamiento, consumo de sustancias, psicosis y trastornos de la conducta alimentaria.
Los acontecimientos vitales estresantes que con mayor frecuencia se asocian a los trastornos psiquiátricos son:
- Maltrato o abuso (físico, psicológico o sexual).
- Acoso en cualquiera de sus formas: en el centro educativo (bullying), en la red (ciberacoso), acoso sexual en la red (grooming), etc.
- Hipoestimulación o negligencia en el cuidado del niño por parte de las figuras de referencia.
- Problemas familiares graves (por ejemplo, violencia familiar, uno de los padres con enfermedad psiquiátrica grave descompensada).
Aunque la mayoría de las veces el trastorno psiquiátrico aparece o empeora poco después del acontecimiento estresante, a veces se manifiesta más tarde, incluso años después. Por ejemplo, el antecedente de un trauma en la infancia aumenta el riesgo de depresión también en la edad adulta.
El riesgo de trastorno psiquiátrico es proporcional al número de estresantes. Por ejemplo, los adolescentes con depresión y ansiedad con frecuencia han sufrido varios estresantes en los 12 meses previos al inicio del trastorno.
Implicación práctica: Es importante hacer un seguimiento más estrecho de aquellos niños que están pasando por una situación adversa.
Respuesta al estrés
La respuesta de un niño ante acontecimientos estresantes afecta a cómo, cuándo y cuánto se adapta a la situación. Cuanto más tardía o incompleta sea la adaptación, mayor será el riesgo de psicopatología.
La respuesta de un niño a un factor estresante está influida por muchos factores biológicos y ambientales: temperamento, edad, cociente intelectual, carga genética, apoyo de familiares y de amigos, resiliencia e inteligencia emocional, etc.
Algunos estilos de afrontamiento se asocian a psicopatología, sobre todo a ansiedad y depresión:
- Afrontamiento enfocado en la emoción: el único objetivo del niño es paliar las emociones negativas que le ha ocasionado el problema (por ejemplo, contar qué le pasa y recibir consuelo, pero sin intención de resolver el problema).
- Evitación: el niño ignora el problema y las emociones negativas que le produce, actuando como si no hubiera ocurrido.
En cambio, el afrontamiento enfocado en el problema, que se da cuando el niño reconoce el origen del problema e intenta resolverlo, constituye un factor protector frente a los trastornos psiquiátricos.
Familia y relaciones familiares
Existe una tendencia generalizada a atribuir a «los padres» los problemas de un niño (por ejemplo, «es un maleducado porque los padres se lo permiten», «esos miedos se los ha pegado su madre»). Sin embargo, los estudios indican que la familia no es la única causa –de hecho, ni siquiera es la causa principal– de que un niño presente un trastorno psiquiátrico. Normalmente el trastorno se debe principalmente a ciertas características propias del niño, sobre todo su temperamento y su neurobiología, y la familia mantiene o aumenta este riesgo. Los factores familiares, y en general todos los factores de riesgo ambientales, funcionan sobre todo como precipitantes (en un niño previamente vulnerable) o perpetuadores (de un problema ya existente). Si la familia tiene un funcionamiento normal y bueno, puede disminuir los síntomas hasta la remisión, o incluso evitar que aparezca el trastorno.
En la tabla 2 se señalan los principales factores de riesgo familiares y sociosanitarios de trastorno psiquiátrico.
Factores sociodemográficos
Algunas características de la comunidad incrementan el riesgo de sufrir una patología psiquiátrica: un nivel socioeconómico bajo, la pobreza, la pertenencia a una minoría social, la exclusión social o el alejamiento del país de origen a causa de un conflicto o una guerra.
Factores de riesgo para
un trastorno psiquiátrico específico
A continuación detallamos los factores de riesgo concretos para los trastornos de ansiedad, los trastornos depresivos, el TEA y el TDAH. Hemos seleccionado éstos porque son trastornos muy prevalentes en niños y adolescentes, suelen tener un impacto negativo importante y son trastornos con diferente etiopatogenia.
Trastornos de ansiedad
Los factores de riesgo varían ligeramente según el tipo de trastorno de ansiedad, pero en general se reconocen los siguientes:
Factores de riesgo biológicos
-
- Sexo. El riesgo en mujeres se multiplica por 2 a partir de los 6 años de edad, y por 3 a partir de la adolescencia.
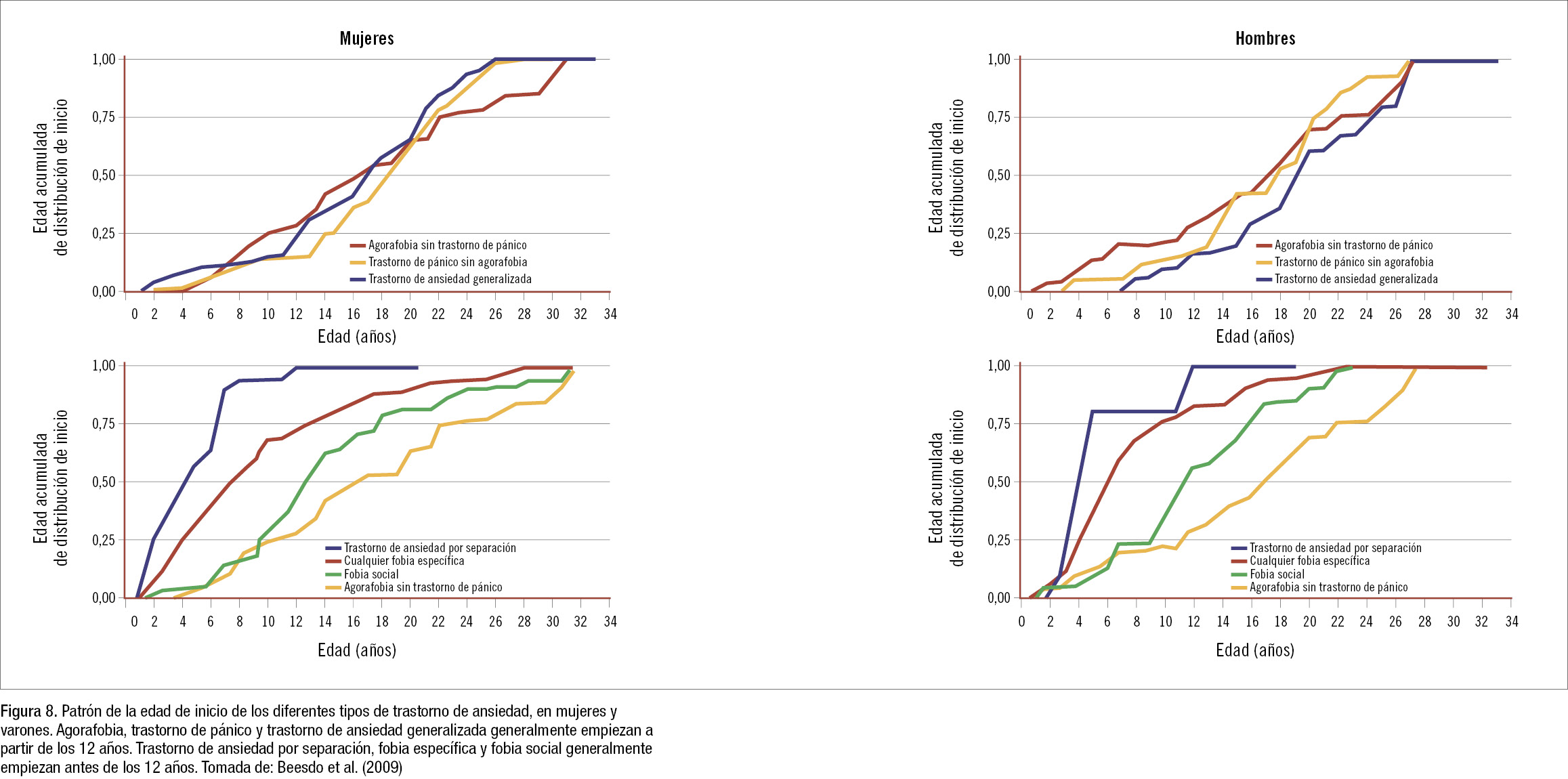
- Edad. El trastorno de ansiedad por separación y algunas fobias específicas generalmente comienzan antes de los 12 años. La fobia social empieza al final de la edad escolar e inicio de la adolescencia. El trastorno de pánico comienza al final de la adolescencia o inicio de la edad adulta (figura 8).
Implicación práctica: En niños menores de 12 años con síntomas de ansiedad, un pediatra no debe sospechar trastorno de pánico o agorafobia, que suele empezar más tarde.
- Temperamento. La inhibición conductual aumenta sobre todo el riesgo de fobia social. La emocionalidad negativa incrementa el riesgo de fobia social, trastorno de pánico y trastorno de ansiedad generalizada.
Implicación práctica: Importante la prevención primaria en niños excesivamente tímidos con extraños.
-
- Factores genéticos. La heredabilidad es en torno al 30-40% (moderada). Es más alta en el trastorno por pánico y la fobia social, sobre todo de inicio precoz. Mayor concordancia en gemelos monocigóticos, que multiplica el riesgo por 2 para la ansiedad generalizada y el trastorno de ansiedad en general, y por 5 para el trastorno de pánico. Marcada agregación familiar en todos los trastornos de ansiedad.
- Los genes implicados son sobre todo los que codifican para:
- Transportador de la serotonina (SERT): el genotipo L se ha relacionado con menos ansiedad y el genotipo S con más ansiedad, pero más respuesta al tratamiento.
- Receptor de la serotonina.
- Cromosomas 1, 7, 9q y 11 (aumenta el riesgo de trastorno de pánico).
- Cromosoma 3 (aumenta el riesgo de agorafobia).
- FK506-binding protein 51 (FKBP5).
- BDNF.
- COMPT, variante Met/Met.
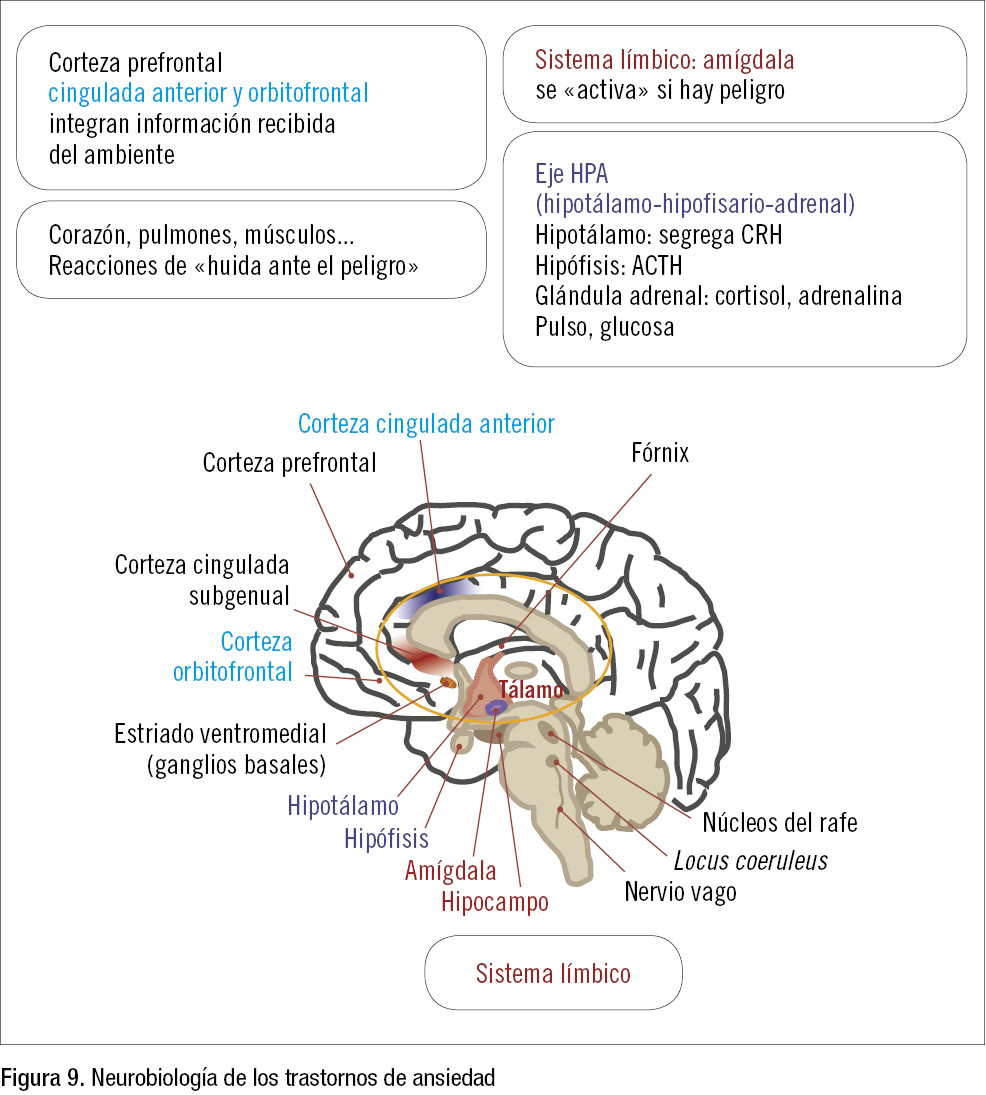
- Factores cerebrales. La figura 9 es un esquema de la neurobiología de los trastornos de ansiedad. La información que captan los sentidos se integra en la corteza prefrontal cingulada anterior y orbitofrontal. Desde ahí se envían señales al sistema límbico, sobre todo a la amígdala, que procesa la información y se activa si detecta peligro. Cuando esto ocurre, se activa el eje hipotalámico-hipofisario-adrenal y se genera una cascada de liberación de hormonas, que estimula el sistema simpático, alcanzando múltiples órganos (corazón, pulmones, músculos, etc.) y provocando una reacción del tipo pelea, huida o bloqueo (fight, flight or freeze response). Tiene mayor riesgo de trastorno de ansiedad un niño que ante determinados estímulos les presta mayor atención (corteza prefrontal ventrolateral) y presenta respuestas aumentadas (hipersensibilidad amigdalar). Las alteraciones cerebrales propias de los trastornos de ansiedad disminuyen tanto con la terapia cognitivo-conductual como con la medicación.
- Enfermedad médica. Son factores de riesgo algunas infecciones víricas (por ejemplo, la mononucleosis infecciosa) o por estreptococo, como el síndrome pediátrico neuropsiquiátrico de inicio agudo o PANS (pediatric acute onset neuropsychiatric syndrome), antes llamado PANDAS (pediatric autoimmune neuropsychiatric disorders associated with streptococci).
- Enfermedad psiquiátrica. Si un niño presenta un trastorno de ansiedad, es muy probable que sufra otro tipo de trastorno de ansiedad, y otro trastorno psiquiátrico, sobre todo depresión. Aunque el trastorno de ansiedad remita, el niño presenta riesgo de desarrollar ansiedad y depresión en el futuro. Si un niño padece un trastorno depresivo, también aumenta el riesgo de tener ansiedad.
Factores de riesgo ambientales
- Factores perinatales: antecedente de aborto o feto muerto, enfermedad grave en el primer año de vida del niño.
- Factores estresantes, sobre todo:
- Trauma temprano (incrementa el riesgo fundamentalmente de trastorno de pánico, ansiedad generalizada y trastorno de estrés postraumático).
- Abuso (sobre todo sexual).
- Acoso escolar.
- Catástrofes naturales.
- Factores familiares:
- Padres con psicopatología (ansiedad, depresión o consumo de tóxicos), sobre todo si uno de los padres tiene un trastorno de ansiedad. Mayor riesgo si ambos padres lo presentan.
- Estilo educativo hipercontrolador, sobreprotector.
- Disfunción familiar grave.
- Pérdida de uno de los padres, separación de uno de los padres o divorcio de los padres en los primeros años de la infancia.
- Depresión materna.
- Maltrato, negligencia o hipoestimulación.
- Factores sociodemográficos: nivel educativo bajo, nivel económico bajo.
Trastornos depresivos
Factores de riesgo biológicos
- Edad y sexo. Durante la infancia los trastornos depresivos son poco frecuentes. A partir de los 12 años el riesgo de depresión se multiplica por 10, y es 2-3 veces más habitual en niñas.
- Temperamento. La emocionalidad negativa, la inhibición conductual y el temperamento difícil aumentan el riesgo de depresión, incluso hasta la edad adulta. Emocionalidad positiva baja es más específica de depresión.
- Factores genéticos:
- La heredabilidad de los trastornos depresivos es del 40-70% (moderada-elevada).
- La concordancia en gemelos monocigóticos (en torno al 60%) es 3 veces mayor que en gemelos dicigóticos (en torno al 20%). La concordancia en gemelos monocigóticos es del 70% para el trastorno bipolar. Esto sugiere que en la depresión (unipolar) el papel de los factores ambientales es superior.
- El riesgo de un niño de sufrir un trastorno depresivo es mayor cuantos más familiares tenga con depresión. Si el niño posee un familiar de primer grado con depresión, su riesgo se multiplica por 3-4. Es el factor de riesgo con mayor poder predictivo.
- Los familiares de primer grado de una persona con depresión tienen una prevalencia de depresión del 20-30%, y mayor si la persona cuyos familiares se estudian es un niño o un adolescente. Esto sugiere que la carga genética para presentar depresión es superior si la depresión se inicia en la infancia o la adolescencia.
- El riesgo también es mayor cuantos más genes comparta con otra persona con trastorno depresivo.
- Los principales genes implicados son los que codifican elementos del sistema serotoninérgico: transportadores y receptores de la serotonina y enzimas que intervienen en su metabolismo.
- Algunos genes que predisponen para la depresión también predisponen para la ansiedad, o para la enfermedad bipolar (como la variante del receptor 5HT2C).
- Marcada interacción gen-ambiente. Por ejemplo, la proteína transportadora de serotonina SLC6A4 tiene una región promotora con polimorfismo, 5-HTTLPR, y hay dos alelos funcionales: el alelo S (del inglés short, corto) y el alelo L (del inglés long, largo). Si un niño tiene el alelo S de 5-HTTLPR su riesgo de depresión aumenta, pero sólo si el niño ha sufrido además maltrato o acontecimientos vitales estresantes recientes.
- Factores cerebrales:
- Correlación entre los síntomas depresivos y alteraciones cerebrales en el circuito córtico-límbico-estriado-pálido-talámico, implicado en la regulación del humor. Por ejemplo, hipoactivación frontal izquierda, que probablemente refleje menos afecto positivo, o alteraciones en el eje hipotalámico-hipofisario.
- Alteraciones en neurotransmisores cerebrales (serotonina, noradrenalina y dopamina), segundos mensajeros (proteína G, cAMP, cGMP), neuroquininas y factores de transcripción genética.
- Alteraciones hormonales: prolactina, cortisol, hormona del crecimiento (por ejemplo, no aumenta la secreción de hormona del crecimiento tras administrar GHRH [growth hormone releasing hormone]).
- Enfermedad médica. El riesgo de un niño de presentar depresión es mayor si tiene:
- Una enfermedad al menos moderada, crónica o dolorosa (por ejemplo, cáncer, enfermedad de Cushing, enfermedad de Addison, hipotiroidismo o hipertiroidismo, diabetes, anemia, alteraciones del metabolismo o del equilibrio hidroelectrolítico).
- Obesidad.
- Alteraciones inmunológicas, como alteración de la función y estructura del sistema monocito-macrófago y aumento de las interleucinas 1 y 6.
- Infecciones graves.
- Tratamiento con algunos fármacos: antihipertensivos, anticonceptivos, antiepilépticos.
- Enfermedad psiquiátrica. El riesgo de sufrir una depresión es mayor si el niño presenta síntomas depresivos subsindrómicos, o historia de episodio depresivo; o cualquier trastorno psiquiátrico, sobre todo síntomas o trastorno de ansiedad, consumo de tóxicos, comportamiento disruptivo o TDAH.
Factores de riesgo ambientales
- Perinatales: problemas en el embarazo y el parto, lactancia artificial y retraso en la psicomotricidad.
- Estresantes (uno de los factores de riesgo más frecuentes):
- Abuso o maltrato (sobre todo en niñas, incluso años después).
- Fallecimiento de un familiar cercano.
- Víctima o autor de acoso escolar (ambos factores aumentan el riesgo de depresión y suicidio).
- Fracaso académico o deportivo.
Los estresantes influyen en el inicio de síntomas depresivos y, a diferencia de la ansiedad, también en el empeoramiento de los síntomas. Se ha descrito la importancia de estresantes repetidos, sobre todo en épocas de transición, muy frecuentes en niños y adolescentes.
- Respuesta al estrés:
- Sacar conclusiones negativas sobre uno mismo, su entorno y su futuro.
- Afrontamiento para evitar la emoción negativa o afrontamiento evitativo.
- Resignación (no intenta solucionar el problema).
- Retraimiento social, sin acudir a la familia y los amigos.
- Hiperreactividad emocional (emotional arousal).
- Rumiación negativa.
- Factores familiares:
- Padres con depresión u otros trastornos psiquiátricos, como consumo de sustancias.
- Padres excesivamente críticos, punitivos, poco cálidos u hostiles.
- Padres que no cubren las necesidades de sus hijos.
- Conflictos familiares importantes.
- Escaso apego.
- Escasa comunicación, falta de cohesión familiar.
- Factores sociodemográficos: estatus socioeconómico bajo, pobreza.
- Relaciones con iguales. Los problemas con los iguales son un factor de riesgo importante, sobre todo en adolescentes. Las dificultades sociales pueden favorecer que aparezca un trastorno depresivo; además, una vez instaurado, el trastorno depresivo empeora las relaciones sociales.
Trastorno por déficit de atención e hiperactividad (TDAH)
Como en la mayoría de los trastornos psiquiátricos, sobre una base neurobiológica y una predisposición genética, en la aparición del TDAH influyen factores psicosociales y ambientales.
Factores de riesgo biológicos
- Factores cerebrales. El «modelo de fenotipo extendido» de Barkley (revisado en Soutullo et al., 2017) sugiere alteraciones fundamentalmente en los circuitos:
- Fronto-estriatal: encargado de las funciones ejecutivas, como atención selectiva, control de interferencia, inhibición motora y memoria de trabajo.
- Fronto-cerebeloso: encargado del manejo del tiempo y la planificación.
- Fronto-límbico: encargado de la regulación emocional, el procesamiento de la motivación y las recompensas según el tiempo.
- Circuito DLPFC (córtex prefrontal dorsolateral, del inglés dorsolateral prefrontal cortex): relacionado con el autocontrol y la introspección.
- Sexo. El TDAH es más frecuente en varones, con una proporción 4:1. Algunos expertos sugieren un infradiagnóstico en niñas.
- Edad. Los síntomas debutan muy pronto, aunque el diagnóstico suele hacerse en la edad escolar o la adolescencia.
- Factores genéticos:
- El riesgo de padecer TDAH, si un familiar tiene TDAH, se multiplica por 12-16 si es un gemelo homocigótico, por 5-8 si es un familiar de primer rado y por 2 si es un familiar de segundo grado.
- La heredabilidad media se sitúa en torno al 70%, una de las más altas en los trastornos psiquiátricos.
- Genes implicados:
- Sobre todo los relacionados con las vías dopaminérgicas: dopamina beta-hidroxilasa (DBH), transportador de la dopamina (DAT1) y receptores de la dopamina D4 y D5 (DRD4 y DRD5).
- También los relacionados con el sistema serotoninérgico: receptor de la serotonina 1B (HTR B1) y transportador de la serotonina (SCLC6A4/5HTT).
- Y con el sistema noradrenérgico, factores neurotróficos, proteínas del complejo SNARE, latrofilina 3 y SNAP25 (proteínas de sinaptosomas implicadas en la exocitosis de neurotransmisores de las vesículas de almacenamiento).
Factores de riesgo ambientales
Nivel socioeconómico bajo y disfunción familiar grave.
Factores perinatales
Sobre todo, complicaciones perinatales significativas, bajo peso al nacer, prematuridad y exposición al tabaco o al alcohol durante el embarazo.
Trastorno del espectro autista
Factores de riesgo biológicos
- Sexo. El TEA es unas 4 veces más frecuente en varones.
- Edad. Suele manifestarse antes de los 18 meses. Cuanto más leve sea el cuadro clínico, más tarde se detectan los síntomas.
- Cociente intelectual bajo o, por el contrario, muy alto.
- El temperamento no es un factor de riesgo.
- Factores genéticos:
- La heredabilidad del TEA se sitúa entre el 40 y el 80% (moderada-elevada).
- Si un niño tiene un hermano con TEA, su riesgo de sufrir TEA se multiplica por 2-8, y aún más el riesgo de presentar síntomas subsindrómicos de TEA.
- Los genes que se han implicado son principalmente los relacionados con la sinapsis neuronal: NLGN, NLGN4X o SHANK3; también las microduplicaciones o microdeleciones en la región 15q11q13.
- Algunos síndromes con causa genética conocida cursan con síntomas de TEA; así sucede, por ejemplo, en algunos pacientes con síndrome de Turner (monosomía X0), con síndrome X frágil (originado por una mutación del gen FMR 1 del cromosoma X) o con síndrome de Rett (provocado por la mutación del gen MECP2 [methyl-CpG-binding protein 2]).
- Factores inmunológicos. Son factores de riesgo algunas alteraciones en el sistema inmunitario periférico, como la disfunción en las células T, y en la producción de autoanticuerpos, y el incremento del número de linfocitos B activados, células NK y citocinas proinflamatorias. También cuando una madre tiene ciertas enfermedades autoinmunes, como tiroiditis.
Factores de riesgo ambientales
- Factores perinatales: si durante el embarazo la madre presentó: hipertensión arterial, hemorragia, obesidad, diabetes, tratamiento con valproato, exposición a polución y productos químicos o infecciones víricas. Las complicaciones en el parto se han asociado al TEA, pero algunos expertos sugieren que son secundarias al propio TEA o a factores familiares.
- Familiares:
- Edad materna y paterna avanzada.
- Estresantes y factores familiares: los traumas en la infancia y el estilo educativo de los padres no son factores de riesgo de TEA.
- Factores psicosociales:
- Estatus socioeconómico bajo.
- Bajo nivel educativo de la madre (influye en la aparición de las primeras palabras).
- Contaminantes de la polución atmosférica.
Conclusiones
Es importante que un pediatra conozca los factores de riesgo de los trastornos psiquiátricos y los «use» habitualmente.
Los factores de riesgo y de protección pueden ser: biológicos o ambientales (psicosociales); crónicos o agudos; modificables o no modificables; relacionados con el individuo, su ambiente o su comunidad. Un factor de riesgo no afecta igual a un niño que a otro. Un conjunto de factores de riesgo no siempre provoca el mismo resultado. Esto ocurre porque los factores de riesgo interactúan entre sí, y con los factores de protección, de manera muy dinámica, aumentando o disminuyendo el riesgo de presentar un trastorno psiquiátrico. Así, cada niño tiene su propia vulnerabilidad biológica a presentar un determinado trastorno psiquiátrico.
Un factor de riesgo no determina la aparición de un trastorno. Incluso cuando el niño tiene varios factores de riesgo (por ejemplo, madre con depresión, niño con síntomas depresivos subsindrómicos, padre ausente por abuso de heroína), los factores de protección (por ejemplo, apoyo familiar, amigos que supongan «buena influencia», vocación profesional) pueden ayudar al niño a adaptarse a sus circunstancias adversas y a que finalmente él no presente depresión.
El pediatra goza de una posición privilegiada para informar a las familias sobre cómo disminuir los factores de riesgo y aumentar los factores de protección modificables.
El pediatra debe tener muy en cuenta los factores de riesgo genéticos. Actualmente nuestro mejor «test genético» son los antecedentes familiares. Un niño tiene más probabilidad de presentar un trastorno psiquiátrico si uno de los padres lo presenta, sobre todo si en el progenitor es grave y/o comenzó en la infancia. El riesgo es mayor si lo presentan ambos padres, y cuantos más familiares lo presenten.
El pediatra debe controlar que algunos trastornos psiquiátricos con frecuencia se dan «juntos». Por ejemplo, si un niño presenta un trastorno de ansiedad, aumenta el riesgo de que también sufra depresión, sobre todo si es un trastorno de ansiedad generalizada. Si un niño presenta depresión también aumenta el riesgo de ansiedad.
Un pediatra empieza a valorar a un niño desde que nace. Los niños muy pequeños generalmente no han debutado con un trastorno psiquiátrico, pero ya exhiben su temperamento, y sabemos que un bebé/niño pequeño con:
- Inhibición conductual (excesivamente tímido y retraído ante extraños) y/o con hiperexcitabilidad fisiológica («por todo se sobresalta») tiene más riesgo de ansiedad.
- Emocionalidad negativa («todo lo ve negro») tiene más riesgo de depresión y ansiedad.
- Emocionalidad positiva baja («no ve nada positivo») es más probable que presente depresión.
Que un niño presente un trastorno psiquiátrico no es «culpa» de los padres. Ni de la tutora. Ni del barrio donde viven. Generalmente el trastorno aparece por varios factores biológicos. Sí es cierto que algunas circunstancias familiares y ambientales pueden predisponer o facilitar que aparezca, generalmente porque modifican la influencia de los factores genéticos. La familia y la comunidad también pueden mantener o empeorar un trastorno psiquiátrico, fundamentalmente por un manejo inadecuado de los problemas. Por ejemplo, la superprotección parental generalmente empeora la ansiedad, y el rechazo parental aumenta el riesgo de depresión. Generalmente los padres han manejado los problemas de su hijo lo mejor que han podido y/o sabido. El pediatra puede ayudar a la familia a manejar mejor los problemas y/o derivar a los recursos que necesiten.
Bibliografía
Anholt RR, Mackay TF. Quantitative genetic analyses of complex behaviours in Drosophila. Nat Rev Genet. 2004; 5(11): 838-849.
Beesdo K, Knappe S, Pine DS. Anxiety and Anxiety Disorders in Children and Adolescents: Developmental Issues and Implications for DSM-V. Psychiatr Clin North Am. 2009; 32(3): 483-524.
Butler MG, Rafi S, Manzardo AM. High-Resolution Chromosome Ideogram Representation of Currently Recognized Genes for Autism Spectrum Disorders. Int. J. Mol. Sci. 2015; 16(3): 6.464-6.495.
Dabkowska M, Dabkowska A. Risk factors of anxiety disorders in children. En: Durbano F, ed. A Fresh Look at Anxiety Disorders. InTech, 2015. Disponible en: https://www.intechopen.com/books/ a-fresh-look-at-anxiety-disorders/risk-factors-of-anxiety-disorders-in-children.
Díez A. Autismo y trastornos del espectro del autismo. En: Moro M, Málaga S, Madero L, dirs. Cruz. Tratado de pediatría, 11.ª ed. Madrid: Panamericana, 2014.
Díez A. Trastornos del estado de ánimo. En: Moro M, Málaga S, Madero L, dirs. Cruz. Tratado de pediatría, 11.ª ed. Madrid: Panamericana, 2014.
Garber J. Depression in children and adolescents: linking risk research and prevention. Am J Prev Med. 2006; 31(6 Supl 1): S104-S125.
Grant KE, Compas BE, Stuhlmacher AF, Thurm AE, McMahon SD, Halpert JA. Stressors and child and adolescent psychopathology: moving from markers to mechanisms of risk. Psychol Bull. 2003; 129(3): 447-466.
Institute of Medicine, Committee on Prevention of Mental Disorders; Mrazek PJ, Haggerty RJ, eds. Reducing Risks for Mental Disorders: Frontiers for Preventive Intervention Research. Washington: National Academies Press, 1994.
Karpinskia RI, Kinase Kolba AM, Tetreaultc NA, Borowskid TB. High intelligence: a risk factor for psychological and physiological overexcitabilities. Intelligence. 2017 (en prensa).
Larsson J, Eaton W, Madsen KM, Vestergaard M, Olesen AV, Agerbo E, et al. Risk factors for autism: perinatal factors, parental psychiatric history, and socioeconomic status. Am J Epidemiol. 2005; 161(10): 916-925.
Mardomingo MJ. Tratado de psiquiatría del niño y del adolescente. Madrid: Panamericana, 2015.
McGrath JJ, Wray NR, Pedersen CB, Mortensen PB, Greve AN, Petersen L. The association between family history of mental disorders and general cognitive ability. Transl Psychiatry. 2014; 4(7): e412.
Moro M, Málaga S, Madero L, dirs. Cruz. Tratado de pediatría, 11.ª ed. Madrid: Panamericana, 2014. Parte XXIII: Psiquiatría (capítulos 404-413).
Ng M, De Montigny JG, Ofner M, Do MT. Environmental factors associated with autism spectrum disorder: a scoping review for the years 2003-2013. Health Promot Chronic Dis Prev Can. 2017; 37(1): 1-23.
Nijmeijer JS, Hartman CA, Rommelse NN, Altink ME, Buschgens CJ, Fliers EA, et al. Perinatal risk factors interacting with catechol O-methyltransferase and the serotonin transporter gene predict ASD symptoms in children with ADHD. J Child Psychol Psychiatry. 2010; 51(11): 1.242-1.250.
Saluja G, Iachan R, Scheidt PC, Overpeck MD, Sun W, Giedd JN. Prevalence of and risk factors for depressive symptoms among young adolescents. Arch Pediatr Adolesc Med. 2004; 158(8): 760-765.
Soutullo C, Pereira V, Marín J, Vallejo M, Díez A. Bases biológicas del TDAH: neuropsicología, genética e imagen cerebral. En: Soutullo Esperón C, ed. Guía esencial de psicofarmacología del niño y adolescente, 2.ª ed. Madrid: Panamericana, 2017.
Soutullo Esperón C, ed. Guía esencial de psicofarmacología del niño y adolescente, 2.ª ed. Madrid: Panamericana, 2017.
Thapar A, Langley K, Owen MJ, O’Donovan MC. Advances in genetic findings on attention deficit hyperactivity disorder. Psychol Med. 2007; 37(12): 1.681-1.692.